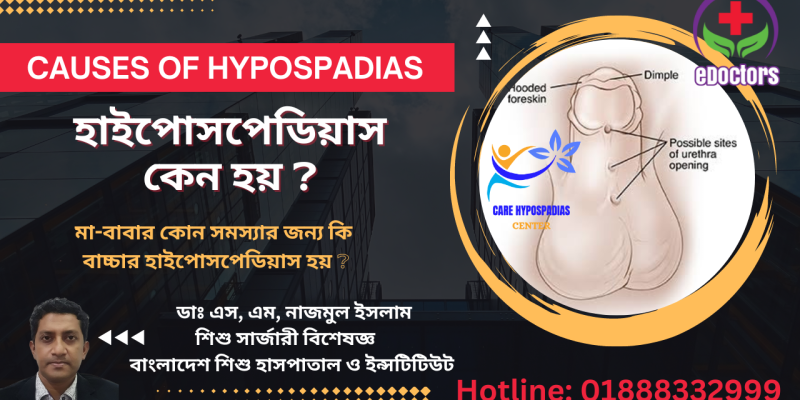
হাইপোসপেডিয়াস কেন হয় ?
Hyperspadias একটি জন্মগত অবস্থা। এটি একটি জন্মগত ত্রুটি যা মূলত পুরুষদের হয়। এটি ঘটে যখন মূত্রনালীর (urethra) খোলা অংশটি লিঙ্গের ডগায় স্বাভাবিক অবস্থানের পরিবর্তে নিচে অবস্থান করে।
এখনও পর্যন্ত হাইপোসপেডিয়াস কেন হয় তার সঠিক কারণ জানা যায়নি, তবে কিছু কারণ এর জন্য দায়ী হতে পারে বলে মনে করা হয়। সাধারণত, গর্ভধারণের প্রথম ত্রৈমাসিকে ভ্রূণের বিকাশের সময় এটি ঘটে।
হাইপোসপেডিয়াসের কিছু সম্ভাব্য কারণ নিচে দেওয়া হলো:
১. জেনেটিক কারণ: এই অবস্থার সঙ্গে কিছু জিনের সম্পর্ক থাকতে পারে। যদি পরিবারের অন্য কোনো সদস্যের মধ্যে এটি থাকে, তাহলে শিশুটির হাইপোসপেডিয়াস হওয়ার ঝুঁকি বেড়ে যায়।
২. হরমোনজনিত কারণ: গর্ভাবস্থায় ভ্রূণের মূত্রনালীর বিকাশের জন্য নির্দিষ্ট কিছু হরমোনের প্রয়োজন হয়। এই হরমোনের ভারসাম্যহীনতা বা উৎপাদনে কোনো সমস্যা হলে হাইপোসপেডিয়াস হতে পারে।
৩. পরিবেশগত কারণ: গর্ভাবস্থায় মা কিছু নির্দিষ্ট রাসায়নিক পদার্থের সংস্পর্শে এলে এটি ঘটতে পারে। কীটনাশক বা শিল্প-রাসায়নিক পদার্থ এর অন্তর্ভুক্ত হতে পারে।
৪. মায়ের বয়স: কিছু গবেষণায় দেখা গেছে যে, যেসব মায়ের বয়স বেশি বিশেষ করে ৩৫ বছরের বেশি তাদের সন্তানদের হাইপোসপেডিয়াস হওয়ার ঝুঁকি সামান্য বেশি থাকে।
৫. ইন-ভিট্রো ফার্টিলাইজেশন (IVF): যেসব শিশুর ইন-ভিট্রো ফার্টিলাইজেশন (IVF) এর মাধ্যমে জন্ম হয়, তাদের মধ্যে এই অবস্থা দেখা যাওয়ার ঝুঁকি তুলনামূলকভাবে বেশি থাকে।
সাধারণত, এই অবস্থাটি হালকা থেকে গুরুতর হতে পারে। চিকিৎসার মাধ্যমে এর সমাধান সম্ভব।
ডাঃ এস, এম, নাজমুল ইসলাম
এমবিবিএস, এমএস( শিশু সার্জারী)
মেম্বার হাইপোসপেডিয়াস ইন্টারন্যাশনাল সোসাইটি
পেডিয়েট্রিক ইউরোলজি ট্রেনিং(ইন্ডিয়া)
ইউরোলজি ট্রেনিং (BSMMU)
শিশু সার্জারী ও শিশু ইউরোলোজি বিশেষজ্ঞ
সহকারী অধ্যাপক
বাংলাদেশ শিশু হাসপাতাল ও ইন্সটিটিউট।
Hotline: 01777331511
www.drnazmulislam.com
চেম্বারঃ
অ্যালায়েন্স হসপিটাল লিমিটেড
২৪/৩ খিলজী রোড (রিং রোড)
শ্যামলী, ঢাকা-১২০৭
রুগি দেখার সময়ঃ বিকাল ৫:০০ – সন্ধ্যা ৭: ০০টা।
(শুক্রবার ছাড়া প্রতিদিন)